Colecistita acuta reprezinta inflamatia veziculei biliare de cauza infectioasa sau obstructiva. Cel mai adesea, colecistita apare ca urmare a obstructiei infundibulo-cistice, de catre un calcul migrat din vezicula biliara.
Obstrucția canalului de drenaj al colecistului duce la stază, creșterea presiunii intraluminale cu inflamația peretelui și favorizarea translocării bacteriilor. Infecția bacteriană secundară a unei colecistite litiazice definește empiemul colecistic (colecistita flegmonoasă). Acutizarea poate apărea însă și în cadrul unei septicemii sau bacteriemii, sau pe fondul unei colecistite cronice preexistente.
Colecistita acută este complicația cea mai frecventă a litiazei biliare.
Cauze
- litiază biliară
- infecții (cu propagare biliară, limfatică sau hematogenă)
- stază în arborele biliar (imobilizare prelungită, dietă de înfometare, nutriție parenterală totală pe durate lungi de timp, consum de analgezice opioide, compresii extrinseci ale căilor biliare)
- ischemie și hipovolemie (intervenții chirurgicale majore, arsuri, )
- proceduri intervenționale în sfera biliară
- sepsis în context de imunodepresie (infecții cu CMV, HIV, Pneumocystis carinii, Cryptosporidium parvum, Salmonella spp.)
- anomalii morfologice (colecist septat, diverticuli veziculari, duct cistic cudat, malformații biliare)
- compresii intrinseci (chisturi parazitare) sau extrinseci (procese tumorale sau inflamatorii de vecinătate)
Citește mai multe despre factorii care predispun la apariția pietrelor la colecist.
Patogenie
Colecistita acută apare datorită obstrucției ductului cistic, cel mai adesea de către un calcul. Obstrucția drenajului colecistului duce la creșterea presiunii intraluminale, cu stază consecutivă și favorizarea translocării bacteriilor. Deși la 80% dintre pacienți se pot identifica microorganisme (Escherichia coli, Streptococcus faecalis – enterococul, Stafilococcus spp., Streptococcus de grup D, Salmonella spp., Klebsiella spp., Clostridium spp.) chiar din stadiile inițiale ale inflamației, colonizarea bacteriană este considerată a fi un eveniment secundar și nu unul principal, fiindcă în restul de 20% din cazuri bilicultura este negativă.
Procesul inflamator este declanșat prin eliberarea de fosfolipaze de la nivelul mucoasei lezate, enzime care vor hidroliza acidul arahidonic în prostanoizi proinflamatori și lecitina în lizolecitină (un agresor puternic al peretelui colecistic). Persistența inflamației determină ischemie și compromiterea integrității peretelui veziculei biliare, cu apariția de zone de necroză parcelară până la perforație.
Manifestări clinice: Semne și Simptome
Manifestarea centrală a colecistitei acute este colica biliară prelungită, cu durată de peste 24 ore - pacientul acuză o durere spastică, violentă, localizată în hipocondrul drept, care iradiază în umărul drept și în spate, este însoțită de greață, vărsături, și nu se ameliorează în nicio poziție. Durerea se poate menține în platou sau poate evolua alternativ, cu remisiuni aparente și agravări. Bolnavul prezintă febră, frisoane, stare generală alterată, icter (în 25% cazuri). Extinderea durerii și intensificarea apărării musculare (până la contractură musculară) indică instalarea peritonitei. Agravarea durerii cu mișcările respiratorii reflectă implicarea peritoneului diafragmatic.
La examenul fizic se constată hiperestezie cutanată, sensibilitate la palpare în hipocondrul drept (uneori cu împăstare sau chiar apărare musculară), semn Murphy pozitiv (accentuarea durerii la palparea în inspir profund a punctului colecistic, situat la intersecția rebordului costal cu linia xifo-ombilicală), uneori formațiune pseudotumorală palpabilă (în situația plastronului colecistic, când epiploonul aderă la colecist, în intenția de a limita procesul inflamator).
Forme clinice particulare:
- sindromul Mirizzi – este caracterizat prin compresia căii biliare principale de către inflamația pericolecistică cauzată de inclavarea unui calcul în bursa Hartmann; în această situație, sindromul icteric poate domina tabloul clinic
- colecistita emfizematoasă – apare la diabetici și constă în prezența de bule de gaz în lumenul sau peretele colecistului (evidențiate prin radiografie abdominală sau CT). Deoarece este asociată cu sepsis, antibioterapia trebuie să cuprindă un spectru antibacterian larg. Colecistita emfizematoasă poate apărea și după chimioembolizare pentru leziuni maligne hepatocelulare.
- colecistita acută alitiazică (acalculozică) – reprezintă 5% din totalul colecistitelor acute și apare la copii, la pacienții gravi, cu sepsis, cu nutriție parenterală prelungită, ventilați mecanic, traumatisme severe, boli sistemice (sarcoidoză, actinomicoză, boli cardiovasculare) la cei cu imunodepresie, reacții alergice post-transfuzionale, vasculite, sau intervenții chirurgicale majore. Mecanismul patogenic este reprezentat de ischemia colecistului și staza în arborele biliar, cu favorizarea colonizării bacteriene. Fracvent apar complicații, iar evoluția este gravă. Caracteristică este absența durerii. Tratamentul de urgență constă în colecistostomie percutană/endoscopică/chirurgicală, sau dacă pacientul este echilibrat, colecistectomie.
Investigații paraclinice și imagistice
- hemograma: leucocitoză moderată cu devierea la stânga a formulei leucocitare (leucocitoza peste 20.000/mm3 indică instalarea unei complicații)
- biochimie hepatică: citoliză hepatică minimă (creșteri ușoare ale transaminazelor), uneori sindrom biologic colestatic (creșterea bilirubinei și a enzimelor de colestază – fosfataza alcalină, gamma-glutamil-transpeptidaza, 5’-nucleotidaza, glutamat-dehidrogenaza, leucin-aminopeptidaza)
- biochimie pancreatică: amilaza, lipaza, amilazuria ajută la diagnosticul diferențial cu o pancreatită
- probele inflamatorii sunt intens pozitive: VSH, CRP, fibrinogen sunt crescute
- radiografia abdominală simplă: arată umbră mărită a colecistului, evidențiază calculii radioopaci, aerobilia (în cazul unei fistule bilio-digestive) sau bule de gaz în peretele vezicular (în colecistita acută emfizematoasă)
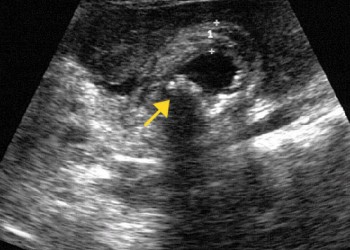
- ecografia abdominală: evidențiază prezența calculilor, distensia veziculei biliare (diametru transvers > 40mm) îngroșare (>4 mm) sau dublu contur al peretelui colecistului, semn Murphy pozitiv ecografic (accentuarea durerii la compresia cu sonda de ecografie), uneori colecții lichidiene pericolecistice.
- scintigrafia izotopică cu HIDA (acid iminodiacetic), HIDA (acid diizopropil iminodiacetic) marcat cu Tc99m, CT, ERCP: se efectuează doar în cazurile în care ecografia este neconcludentă
Diagnostic pozitiv și diferențial
Diagnosticul de colecistită acută se pune la un pacient cunoscut litiazic sau colecistopat, care prezintă colică biliară prelungită, cu semne de infecție (stare generală alterată, febră, frison), leucocitoză cu neutrofilie și semne ecografice sugestive (colecist dilatat, cu pereți îngroșați, semn Murphy pozitiv și eventuală lamă de lichid pericolecistic).
Colecistita acută trebuie diferențiată de alte afecțiuni acute care se pot prezenta ca durere de etaj abdominal superior:
- apendicită acută (în cazul apendicelui cu localizare subhepatică)
- hepatită acută fulminantă
- ulcer peptic (gastric sau duodenal)
- gastroenterită acută
- diverticulită
- pancreatita acută
- angiocolita
- abces hepatic
- abces subfrenic
- pielonefrită acută
- ocluzie intestinală
- volvulus intestinal
- invaginație intestinală
- pneumonie bazală dreaptă
- infarct miocardic inferior
Stadii evolutive ale colecistitei acute
- colecistita acută hidropică (catarală)
- colecistita acută flegmonoasă (piocolecistita)
- colecistita acută gangrenoasă
- perforație colecistică cu peritonită biliară secundară
Tratament
Măsuri de echilibrare:
- repaus alimentar
- montare sondă nazo-gastrică
- reechilibrare hidroelectrolitică și acidobazică
- antibioterapie cu medicamente care se excretă biliar (ampicilină, amoxicilină) și care să cuprindă și spectrul de becterii enterice Gram negative (ceftriaxonă, metronidazol, piperacilină/ticarcilină)
- analgezice non-opioide (opioidele determină spasm al sfincterului Oddi și accentuează obstrucția)
- antispastice (papaverină, drotaverină)
- antisecretorii gastrice
După echilibrarea pacientului, se ia în considerare efectuarea intervenției chirurgicale. Se începe prin abord laparoscopic, după care se convertește la abord deschis dacă este necesar (prezeța de aderențe, plastrol colecistic). Intervenția se poate efectua la 24-48 ore de la debut (după stabilizarea pacientului) sau la câteva zile-săptămâni (după depășirea episodului acut). Temporizarea nu este indicată decât la vârstnicii pluripatologici, la care riscul complicațiilor este mai mic decât riscul intervenției în acut. La pacienții care prezintă contraindicații de colecistectomie se va efectua tratament medicamentos și drenaj biliar.
Complicații
- perforația colecistului cu apariția unei peritonite biliare
- fistule bilio-digestive (colecisto-duodenale, colecisto-colonice) – evidențiate prin prezența pneumobiliei sau refluxului retrograd al substanței baritate la examenul radiologic
- hidrops vezicular (hidrocolecist sau mucocel colecistic) – apare prin inclavarea calculului în infundibulul colecistului sau în canalul cistic)
- angiocolită
- abcese hepatice
- pancreatită acută
- colecistică cronică (când apare fibrozarea pereților colecistului)
Evoluție
Circa 75% dintre pacienții tratați conservator prezintă remisiunea simptomatologiei acute sub medicație, însă restul de 25% vor dezvolta complicații; dintre cei la care se reușește depășirea episodului acut, 1 din 4 vor avea o recurență în următorul an, și 2 din 3 în următorii 6 ani. Prin urmare, temporizarea tratamentului chirurgical nu are o justificare legată de prognostic

